病毒常识和抗病毒治疗,高医生笔记
hnrheuma 高冠民 高冠民研究室 今天
近年来,几乎所有的公共卫生危机,无论 SARS、禽流感、登革热还是埃博拉,哪个不是病毒所致,那么病毒究竟是个什么东西,人类面对病毒又有什么作为呢?
实际上,病毒一直是威胁人类健康的主要疾病,单就2019年来讲,感冒病毒就夺去20万美国人的生命,流感病毒也让将近1万美国人走向人生的终点。在中国乙肝病毒、疱疹病毒、腮腺炎病毒、脑炎病毒、出血热病毒等感染是临床医生经常会遇到且非常棘手的情况。病毒感染既是风湿免疫病常见的原因,也是造成疾病恶化和不良结局的罪魁祸首之一。高医生带着大家一起复习一下有关病毒和抗病毒药的知识。
病毒(英语:virus)是由一串遗传信号(核酸分子:DNA或RNA)加蛋白质外壳构成的非细胞形态的类生物,无法自行表现出生命现象,必须寄生在细菌和其它更高等生物中才能存活,病毒是介于生命体及非生命体之间的有机物种,它既不是生物亦不是非生物,不能把它归于五界(原核生物、原生生物、真菌、植物和动物)之中。研究病毒的科学称为病毒学,是微生物学的一个分支。
病毒是一种不完整的生命体,本身不具有独立生长和繁殖的能力,必须利用宿主的细胞系统进行自我复制。病毒可以感染几乎所有具有细胞结构的生命体。关于病毒所导致的疾病,最早应该是记录在公元前2-3世纪的印度和中国的医案中。但直到19世纪末,病毒才开始逐渐得以发现和鉴定。1884年,法国微生物学家查理斯·尚柏朗发明了一种细菌无法通过的过滤器(尚柏朗过滤器,其滤孔孔径小于细菌的大小),他利用这一过滤器就可以将液体中存在的细菌除去。1892年,俄国生物学家德米特里·伊凡诺夫斯基在研究烟草花叶病时发现,将感染了花叶病的烟草叶的提取液用烛形滤器过滤后,依然能够感染其他烟草。这就是烟草花叶病毒,由马丁乌斯·贝杰林克于1899年命名,迄今已有超过5000种类型的病毒得到鉴定。

1931年,德国工程师恩斯特·鲁斯卡和马克斯·克诺尔发明了电子显微镜,使得研究者首次得到了病毒形态的照片。1935年,美国生物化学家和病毒学家温德尔·梅雷迪思·斯坦利将病毒成功地分离为蛋白质部分和RNA部分,这一发现使他获得了1946年的诺贝尔化学奖。烟草花叶病毒还可以通过X射线晶体学的方法来得到其结构细节。第一张病毒的X射线衍射照片是由贝纳(Bernal)和范库肯(Fankuchen)于1941年所拍摄的。1955年,通过分析病毒的衍射照片,罗莎琳·富兰克林揭示了病毒的整体结构。1957年,马动脉炎病毒和导致牛病毒性腹泻的病毒(一种瘟病毒)正式发现;1963年,巴鲁克·塞缪尔·布隆伯格发现了乙型肝炎病毒;1965年,霍华德·马丁·特明发现并描述了第一种逆转录病毒;这类病毒将RNA逆转录为DNA的关键酶,即逆转录酶,在1970年由霍华德·马丁·特明和戴维·巴尔的摩分别独立鉴定出来。1983年,法国巴斯德研究院的吕克·蒙塔尼耶和他的同事弗朗索瓦丝·巴尔-西诺西首次分离得到了一种逆转录病毒,也就是现在世人皆知的艾滋病毒(HIV)。其二人也因此与发现了能够导致子宫颈癌的人乳头状瘤病毒的德国科学家哈拉尔德·楚尔·豪森分享了2008年的诺贝尔生理学与医学奖。
类病毒是一类RNA分子,具有多种病毒的普遍特征,常常称为亚病毒物质,但不归入病毒中,因为它们缺少由蛋白质形成的衣壳。类病毒是重要的植物病原体。人类丁型肝炎病毒具有和类病毒相似的RNA基因组,也不能生成自己的蛋白质衣壳,但却能够利用乙型肝炎病毒的衣壳。因此,丁型肝炎病毒是一种缺陷型病毒,需要乙型肝炎病毒的帮助才能够进行复制,这些依赖于其他种类病毒的病毒称为“卫星病毒”,它们可能是介于类病毒和病毒之间的进化中间体。朊病毒是具有感染性的蛋白质分子,不含DNA或RNA,朊病毒会导致绵羊感染羊搔痒症或牛感染牛海绵状脑病(俗称“疯牛病”),也会使人患库鲁病(Kuru)和克雅病。虽然缺乏核酸,朊病毒却可以使正常蛋白质的结构发生变化,转化为朊病毒,这样新产生的朊病毒又可以感染更多的正常蛋白质,使得朊病毒越来越多。虽然朊病毒与病毒或类病毒本质完全不同,但都属于自能够自我复制的分子。
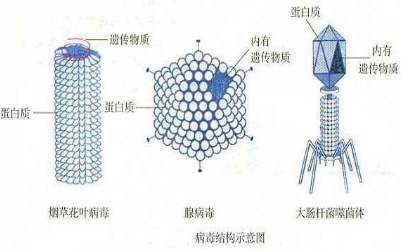
病毒由两到三个成分组成:最重要的就是病毒的遗传物质(RNA或DNA)其次是蛋白质衣壳,用来包裹和保护其中的遗传物质;此外,部分病毒能够形成脂质包膜。病毒的形态各异,从简单的螺旋形和正二十面体形到复合型结构。不同病毒的核酸的大小差别很大。最小的病毒基因组分子量只有106道尔顿,编码4个蛋白质;最大的病毒基因组则有108道尔顿,编码超过100个蛋白质。病毒颗粒大约是细菌大小的千分之一,大多数病毒的直径在10-300纳米(nm)。一些丝状病毒的长度可达1400nm,但其宽度却只有约80nm。直径相当于细菌的几十分之一。病毒大多无法在光学显微镜下观察到,而扫描或透射电子显微镜是观察病毒颗粒形态的主要工具,常用的染色方法为负染色法,拟菌病毒(mimivirus)是目前已知最大的病毒,其衣壳直径达400nm,体积接近小型细菌,且表面布满长达100nm的蛋白质纤维丝。RNA病毒的基因组通常比DNA病毒小,这是由于其复制过程有更高的错误率,使得RNA病毒的大小有上限。如果超出这一上限,复制后的RNA病毒基因组会出现错误,使得导致病毒无功能或无竞争力。为了弥补这一缺陷,RNA病毒通常将自己的核酸分成多个分子,每一个分子就是一段基因组,这样也就降低了复制过程中的错误率。相比而言,由于DNA病毒具有保真度较高的复制酶,降低了复制的错误几率,因而其基因组也就更大。脂质膜是病毒进化的高级形式,无包膜的病毒在宿主细胞内完成复制后,需要宿主细胞死亡并裂解后,才能逸出并进一步感染其他细胞。这种方法虽然简单,但常常造成大量非成熟细胞死亡,反而降低了对宿主细胞的利用率。而有了包膜之后,病毒可以通过包膜与宿主的细胞膜融合来出入细胞,而不需要造成细胞死亡。流感病毒和艾滋病毒就采用的是这种策略。大多数的包膜型病毒的感染性都依赖于包膜。
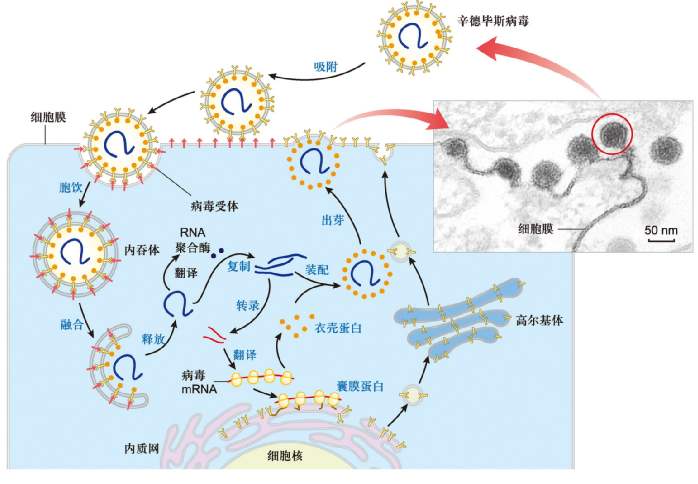
由于病毒不具有细胞结构,无法通过细胞分裂的方式来完成数量增长;它们是利用宿主细胞内的工具生长和复制。其侵袭过程大致可以分为六个阶段:
1,附着:首先是病毒衣壳蛋白与宿主细胞表面特定受体之间发生特异性结合。这种特异性决定了一种病毒的宿主范围。例如,艾滋病毒只能感染人类T细胞,因为其表面蛋白gp120能够与T细胞表面的CD4分子和受体结合。这种吸附机制通过不断的进化,使得病毒能够更特定地结合那些使它们能够完成复制过程的细胞。对于带包膜的病毒,吸附到受体上可以诱发包膜蛋白发生构象变化从而导致包膜与细胞膜发生融合。
2,入侵:病毒附着到宿主细胞表面之后,通过受体介导的胞吞或膜融合进入细胞,这一过程通常称为“病毒进入”(viralentry)。感染植物细胞与感染动物细胞不同,因为植物细胞有一层由纤维素形成的坚硬的细胞壁,病毒只有在细胞壁出现伤口时才能进入。一些病毒,如烟草花叶病毒可以直接在植物内通过胞间连丝的孔洞从一个细胞运动到另一个细胞。与植物一样,细菌也有一层细胞壁,病毒必须通过这层细胞壁才能够感染细菌。一些病毒,如噬菌体,进化出了一种感染细菌的机制,将自己的基因组注入细胞内而衣壳留在细胞外,从而减少进入细菌的阻力。
3,脱壳:然后病毒的衣壳遭到宿主细胞或病毒自己的酶降解破坏,病毒的核酸得以释放。
4,合成:病毒基因组完成复制、转录(除了正译RNA病毒外)以及病毒蛋白质合成。
5,组装:将合成的核酸和蛋白质衣壳各部分组装在一起。在病毒颗粒完成组装之后,病毒蛋白常常会发生翻译后修饰。在诸如艾滋病毒等一些病毒中,这种修饰作用(有时称为成熟过程),可以发生在病毒从宿主细胞释放之后。
6,释放:无包膜病毒需要在细胞裂解(通过使细胞膜发生破裂的方法)之后才能得以释放。对于包膜病毒则可以通过出泡的方式得以释放。在出泡的过程中,病毒需要从插有病毒表面蛋白的细胞膜结合,获取包膜。
只要有生命的地方,就有病毒存在;病毒很可能在第一个细胞进化出来时就出现了了。利用计算机来分析病毒和宿主DNA的序列信息,可以对不同病毒之间的进化关系有更好的了解,而且可以有助于发现现代病毒的祖先。人类推断2019年新型冠状病毒来源于蝙蝠就是通过这种方法,但是根据进化树的规律,蝙蝠🦇病毒还需要一个中间宿主才能完成最终的进化并造成人类疾病。但是中间宿主仍不清楚,也就是没有在其他动物身上找到符合进化树特征的病毒。
国际病毒分类委员会(International Committee on Taxonomy of Viruses,简称ICTV)在1966年建立起了一个病毒分类的通用系统和统一的命名法则。第七届ICTV会议首次规范化了病毒物种的概念。分类的主要依据是病毒颗粒的特性、抗原特性与生物特性。分类表中总共有8个目、119个科、35个亚科、725个属、4300个种以及约3000种尚未分类的病毒类型。8个目分别是布尼亚病毒目(Bunyavirales)、有尾噬菌体目(Caudovirales)、疱疹病毒目(Herpesvirales)、线状病毒目(Ligamenvirales)、单股反链病毒目(Mononegavirales)、网巢病毒目(Nidovirales)、微RNA病毒目(Picornavirales)和芜菁黄花叶病毒目(Tymovirales)。
巴尔的摩分类法是基于病毒mRNA的生成机制。在从病毒基因组到蛋白质的过程中,必须要生成mRNA来完成蛋白质合成和基因组的复制,但每一个病毒家族都采用不同的机制来完成这一过程。病毒基因组可以是单链或双链的RNA或DNA,可以有也可以没有反转录酶。而且,单链RNA病毒可以是正义(+)或反义(-)。这一分类法将病毒分为7类:
第一类是双链DNA病毒(如腺病毒、疱疹病毒、痘病毒)

第二类是单链DNA病毒(+)DNA(如小DNA病毒)
第三类是双链RNA病毒(如呼肠孤病毒)
第四类是(+)单链RNA病毒(如微小核糖核酸病毒、披盖病毒)
第五类是(-)单链RNA病毒(如正黏液病毒、炮弹病毒)
第六类是单链RNA反转录病毒(如反转录病毒)
第七类是双链DNA反转录病毒(如肝病毒)
大多数人和动物的病毒感染具有一定的潜伏期,在这一期间,不会有患病的迹象和症状。病毒性疾病的潜伏期从几天到几个星期不等,但多数病毒感染的潜伏期已经得以确定。在潜伏期之后,会有一段“可传染期”,此期间受感染的个体可以将病毒传染给其他个体。对于了解可传染期和潜伏期的长短对于控制疾病的爆发也非常重要。
病毒的传播途径可以是从母亲到婴儿的垂直方式,垂直传播的例子包括乙肝病毒和艾滋病毒,婴儿一出生就会从母亲处感染病毒;另一个就是水平方式,即从一个人到另一个人。水平传播是最普遍的病毒在人群中的传播方式,包括:血液交换或性行为,如艾滋病毒、乙肝和丙肝病毒;口部的唾液交换,如人类疱疹病毒第四型;含病毒的食物或饮用水,如诺罗病毒;呼吸入以气溶胶形式存在的病毒,如流感病毒;以蚊虫为载体,通过蚊虫叮咬注入人体,如登革热病毒。病毒感染的传播速率取决于多重因素:包括人口密度、易感染个体(例如缺乏对该病毒的免疫力)的数量、医疗和天气条件等。1918年的流感大爆发,即通常所说的西班牙流感,就是一种级别最高(第五级)的大规模流行病,是由一种特殊的严重致死性流感A型病毒;这一流感的感染者通常是健康的青壮年,而其他大多数流感则多发生在青少年、老人或体弱多病者中。而最新的研究结果显示从1918年到1919年,西班牙流感可能导致一亿人死亡,死亡人口占1918年全球总人口的5%。
实际上病毒无处不在,病毒应该是世界上数量和种类最多的有机体,著名科普作者,耶鲁大学的卡尔·齐默(Carl Zimmer)著有《病毒星球》一书(他写过多本广受欢迎的科普作品,包括《演化》《在水的边缘》《万物身刻》等,曾于2007年摘得美国国家科学院科学传播奖(The National Academies Communication Award),),非常值得一读。噬菌体是水体中最普遍的生物个体,在海洋中其数量可达细菌数量的十多倍,[162]1毫升的海水中可含有约2亿5千万个噬菌体。并非所有的病毒都会导致疾病,因为许多病毒的复制并不会对受感染的器官产生明显的伤害。实际上,大多数病毒能够与宿主和平相处而不引起任何损害,也不导致任何疾病。
病毒对于分子生物学和细胞生物学的研究具有重要意义,因为它们提供了能够用于改造和研究细胞功能的简单系统。研究和利用病毒为细胞生物学的各方面研究提供了大量有价值的信息。例如用病毒作为载体将需要研究的特定基因引入细胞。这一方法对于细胞生产外源蛋白质,或是研究引入的新基因对于细胞的影响,都是非常有用的。病毒治疗法(virotherapy)也采用类似的策略,即利用病毒作为载体引入基因来治疗各种遗传性疾病,好处是可以定靶于特定的细胞和DNA。这一方法在癌症治疗和基因治疗中的应用前景广阔。从材料科学的观点来看,病毒可以视同有机纳米颗粒:它们的表面携带特定的工具用于穿过宿主细胞的壁垒。病毒在材料科学中普遍用作支架来共价连接表面修饰,比如利用豇豆花叶病毒作为纳米量级的分子电器的面板。病毒还可以用于制造可充电电池。病毒能够引起瘟疫而导致人类社会的恐慌,这种能力使得一些人企图利用病毒作为生化武器来达到常规武器所不能获得的效果。
病毒在我们的DNA里留下了丰富的信息,人类DNA片段中8%来自病毒,说它们是我们亲缘有点远的祖先也不为过。但是要小心,这些休眠在人类DNA中的片段在特定条件下可以复苏,重新组织成活跃的病毒。病毒是导致癌症发生的原因之一。大部分的癌基因实际上也是病毒基因。与人类癌症相关的主要病毒有人类乳突病毒、乙肝病毒、艾伯斯坦-巴尔病毒和人类嗜T淋巴细胞病毒(human T-lymphotropic virus)。肝炎病毒可以诱发慢性病毒感染从而导致肝癌。人类嗜T淋巴细胞病毒可以导致热带痉挛性瘫痪(tropical spastic paraparesis)和成人T细胞白血病。人类乳突病毒是子宫颈癌、皮肤癌、肝门癌和阴茎癌的成因。[128]在疱疹病毒科中,卡波西肉瘤相关疱疹病毒(Kaposi's sarcoma-associated herpesvirus)能够导致卡波西氏肉瘤(Kaposi's sarcoma)和体腔淋巴瘤(body cavity lymphoma),而艾伯斯坦-巴尔病毒可以导致伯奇氏淋巴瘤(Burkitt's lymphoma)、霍奇金淋巴瘤(Hodgkin's lymphoma)、B淋巴扩增紊乱(B lymphoproliferative disorder)和鼻咽癌(nasopharyngeal carcinoma)。
病毒并不总是面目可憎,人类吸入的氧气里,有1/10是病毒惠予的。被视为宫颈癌罪魁祸首的HPV,其实男女通吃且分布广泛,但绝大多数情况下它们都与人类和平共处。病毒在不同宿主间穿梭,有一定几率携带上一部分宿主的基因片段,然后插入到下一位宿主的基因里,在你感叹人类或其他物种多样性的时候,别忘了其中也有病毒的一份功劳。
通常情况下,病毒感染能够引发免疫反应,消灭入侵的病毒。像细菌这样的微生物也具有抵御病毒感染的限制修饰系统。人体抵御病毒的第一道防线是先天性免疫系统。这一免疫系统由能够抵御非特异性病毒感染的细胞和其他机制组成,即以一种通用方式来对入侵的病原体做出识别和反应,但不同于获得性免疫系统,这一免疫系统并不产生持久的或保护性的免疫。另一道防线是特异性的获得免疫机制,当人体的获得性免疫系统探测到病毒时,会产生特异性的抗体来与病毒结合并使其失去感染性,其中,有两类抗体非常重要。第一类称为IgM(免疫球蛋白M),它能高效地使病毒失去活性,但免疫系统的细胞产生IgM的时间只有几个星期。第二类称为IgG(免疫球蛋白G),它能够透过免疫系统不停地制造出来。IgM存在于宿主的血液中是用于急性感染的情况,而IgG的存在则表明过去曾经受到某种感染(用于防御以后的同类感染)。进行免疫性测试时,通常是对体内的IgG型抗体进行测量。第三类是特异性的免疫细胞包括T杀伤细胞和病毒特异性T细胞,单核-巨噬细胞等也是重要的防御机制,还可以制造干扰素等杀死病毒。
抗生素对病毒没有任何作用,最理想的是用抗病毒药物来降低病毒的活性以达到治疗的目的。因为病毒使用了宿主细胞来进行复制并且寄居其内,因此很难用不破坏细胞的方法来杀灭病毒。现在最积极的对付病毒疾病的方法是疫苗接种来预防病毒感染。
随着疫苗接种的普及,病毒感染相关的一些疾病(如小儿麻痹、痳疹、腮腺炎和风疹)的发病率和死亡率都大幅度下降,而曾经是致命疾病的天花已经绝迹。目前各类疫苗可以预防超过30种对人体的病毒感染,还有疫苗用于防止动物受到的病毒感染。疫苗的成分可以是活性降低的或死亡的病毒,也可以是病毒蛋白质(抗原)。活疫苗包含了活性减弱的可致病的病毒,这样的病毒称为“减毒”病毒。虽然活性减弱,但活疫苗对于那些免疫力较弱或免疫缺陷的人可能是危险的,对他们注射活疫苗可能反而会导致疾病。生物技术和基因工程用于改造病毒疫苗,改造后的疫苗(即亚单位疫苗)只含有病毒的衣壳蛋白,如乙肝疫苗。由于不含有病毒核酸,因此亚单位疫苗对于免疫缺陷的病人是安全的。
抗病毒药物(antiviral drug)
抗病毒药物与杀病毒剂(viricide)不同,前者是用于抑制体内的病毒,而后者是用于消灭体外的病毒。抗病毒药物的机理主要是通过影响干扰病毒复制周期的某个环节来实现抵抗病毒的进一步感染。例如直接抑制或杀灭病毒、干扰病毒吸附、阻止病毒穿入细胞、抑制病毒生物合成、抑制病毒释放或增强宿主抗病毒能力等。
抗病毒药物必须足够有效,对病毒复制需要达到100%的阻断,如此苛刻的要求导致很难找到合适的目标药物。病毒是一种严格的细胞寄生物,它的生活周期的每个步骤都需要涉及和利用宿主细胞的组分,因此很难找到严格特异的针对病毒而不会影响宿主细胞正常功能的化学物作为抗病毒药物。安全性问题极大地限制了抗病毒药物的研发,很多药物能够顺利的通过体外实验和动物实验,但进行到临床试验时都会因为毒性大或副作用多而被终止掉。
根据抗病毒药物的作用机制,可将目前的抗病毒药物分为以下几类:
1 穿入和脱壳抑制剂:
金刚烷胺是最早用于抑制流感病毒的抗病毒药,是抗RNA病毒的抗病毒药,可阻止RNA病毒穿透宿主细胞。如果病毒已穿透宿主细胞,还能阻止病毒的脱壳和释放核酸,干扰病毒的早期复制。此外,尚可封闭宿主细胞膜上的病毒通道,阻止病毒穿入人体细胞。在组织培养中,金刚烷胺能防止黏液病毒、副黏液病毒的感染,对体外弹状病毒也有效。然而在临床上仅对A型流感病毒有作用,没有抗B型流感病毒和副流感病毒的作用。美国于亚洲感冒流行的1966年批准其作为预防药。并于1976年在预防药的基础上确认其为治疗药。该药对成年患者的疗效及安全性已得到广泛认同。但治疗剂量与产生副作用的剂量很接近,对高龄者及有慢性心肺疾病或肾脏疾病者的剂量和给药计划很难确定,因此尚未在临床上推广应用。在日本,金刚烷胺一直作为帕金森病的治疗药,直到1998年才被批准用于流感病毒A型感染性疾病的治疗。
金刚乙胺是一种具有笼形结构的胺类广谱抗病毒药,口服吸收良好,能影响细胞及溶媒体膜,使病毒核酸不能脱壳,此外,还可以阻止病毒进入细胞,其特点是干扰病毒的早期复制。金刚乙胺为金刚烷胺的衍生物,作用与金刚烷胺类似。抗甲型流感病毒的作用比金刚烷胺强4~10倍,且抗病毒谱广,毒性低。金刚乙胺属离子通道M2阻滞剂,仅对A型流感病毒有效。适用于A型流感病毒所致的呼吸道感染。可抑制病毒的增殖。预防和治疗作用兼有。可能是抑制病毒颗粒在宿主细胞中脱壳和在病毒复制早期发挥作用。对其他型流感仅有微弱作用。
恩夫韦地(INN:Enfuvirtide),

商品名福艾(Fuzeon),是一种融合抑制剂类抗艾滋病靶向药物,由美国的Trimeris公司与瑞士的罗氏公司合作开发。恩夫韦地于2003年得到美国食品药品监督管理局(FDA)批准上市,是第一种获FDA批准的融合抑制剂类抗艾滋病药物。恩夫韦地属于人工合成的多肽类药物,由36个氨基酸残基组成。该药物的作用机制是阻止HIV-1病毒包膜与CD4+ T细胞的质膜融合。恩夫韦地与HIV-1病毒包膜上的gp41糖蛋白七肽重复区2(HR2)结构相似,因此能干扰gp41的HR1区域和HR2区域结合,达到阻止HIV-1病毒包膜与CD4+ T细胞质膜融合的目的。HIV病毒gp41糖蛋白HR1区域内36、38、40,以及43位氨基酸的突变能导致抗药性的发生。C肽是指衍生于HR2的合成多肽,它们以gp41 NHR三聚体(N-trimer)为作用靶标,是目前研究最多且最具药物研发前景的HIV-1融合抑制剂。临床上,恩夫韦地需经皮下注射给药,一般会与其他抗艾滋病药物联用,达到控制艾滋病患者病情进展的目的。除已上市的恩夫韦地(T-20)外,目前还有多个C肽类化合物正处于不同的临床研究阶段。我国自主开发的艾滋病病毒膜融合抑制剂——西夫韦肽已顺利完成Ⅱb期临床试验。西夫韦肽属于国家一类创新专利药物,由天津扶素生物公司自主开发。扶素生物公司依据艾滋病病毒膜融合蛋白gp41的空间结构,全新设计和合成的新一代膜融合抑制剂,已经获得中国、美国及欧洲等专利授权,并已在国际杂志上发表10余篇相关专业文章。
马拉韦罗于2007年8月6日获FDA上市批准,于2007年9月18日通过EMA批准,2008年12月25号通过PMDA批准。该药由辉瑞和葛兰素史克原研,由ViiV health以商品名Selzentry®在美国上市销售。马拉韦罗能负向别构调节许多人类细胞表面存在的CCR5受体分子。趋化因子受体CCR5是HIV感染必须的协同受体,HIV病毒侵入宿主细胞的过程需要有CCR5受体分子的辅助。马拉韦罗能与CCR5分子结合,阻断HIV蛋白gp120与CCR5受体联合,导致HIV不能进入人体内的巨噬细胞和T细胞。适用于与抗逆转录病毒联合治疗成人的CCR5-向性的HIV-1病毒感染。对R5型HIV~1毒珠具有较强的抗病毒活性,90%抑制浓度为2.0nmol/L,且对不同地区来源的病毒珠抑制作用无显著差别。另外,它对多重耐药株亦具有良好的抑制作用。研究中并未发现马拉韦罗同其他抗反转录病毒药物(包括NRTIs、NNRTIs、PIs和融合抑制剂enfuvirtide)间存在相互拮抗作用。
2 DNA多聚酶抑制剂:
膦甲酸为广谱抗病毒药物,无机焦磷酸盐的有机类似物,它被分类为焦磷酸盐类似物DNA聚合酶抑制剂。在体外试验中可抑制包括巨细胞病毒(CMV)、单纯疱疹病毒1型和2型(HSV-1和HSV-2)等疱疹病毒的复制。在不影响细胞DNA聚合酶的浓度下,膦甲酸钠结合病毒特异性DNA聚合酶的焦磷酸盐结合位点,通过干扰或抑制生物体内的RNA和DNA聚合酶和逆转录酶等而显示抗病毒活性,产生选择性抑制作用,从而表现出抗病毒活性。膦甲酸钠不需要被胸腺嘧啶激酶或其他激酶激活(磷酸化),因此在体外对HSVTK缺失突变株和CMVUL97突变株有活性。所以,耐阿昔洛韦的HSV株或耐更昔洛韦的CMV株可能会对膦甲酸钠敏感用于治疗AIDS患者伴发的CMV视网膜炎、更昔洛韦耐药性CMV全身感染和抗HIV治疗(与齐多夫定、干扰素类合用有协同作用)。
阿昔洛韦是治疗疱疹病毒感染的首选药,但不足之处是口服生物利用度低,长期使用可出现耐药性。伐昔洛韦是阿昔洛韦的前体药物,进入体内后立即水解成阿昔洛韦发挥药效,用于治疗VZV及Ⅰ型、Ⅱ型HSV引起的感染,包括初发和复发的生殖器疱疹。与阿昔洛韦相比,伐昔洛韦具有水溶性更好、口服生物利用度更高的优点,现已成功取代阿昔洛韦成为治疗带状疱疹和生殖疱疹的一线用药。肾功能障碍的患者在服用此两药时需调节剂量。喷昔洛韦是伐昔洛韦的活性代谢物,致癌性比阿昔洛韦更大,口服难以吸收,多为外用。泛昔洛韦口服吸收完全,生物利用度高,抗病毒谱广,在体内通过肝脏分解为喷昔洛韦,用于治疗急性带状疱疹,毒性小,与阿昔洛韦、伐昔洛韦相比起效快、持续时间长。缬昔洛韦为阿昔洛韦的L-缬氨酸酯,是一种前体药物,口服吸收迅速、完全,主要用于治疗急性带状疱疹和生殖器疱疹的初次发作及抑制抑制生殖器疱疹的复发,不良反应多为恶心、呕吐、腹泻、腹痛,肾功能不良和免疫受损患者慎用。
更昔洛韦是FDA批准的第一个治疗CMV感染的药物,也是首选药,对CMV有较强的抑制作用,强度为阿昔洛韦的50倍,主要用于严重免疫功能低下的CMV感染。其作用机制为竞争性抑制CMV-DNA多聚酶的合成和直接渗入DNA终止病毒DNA延长,常见不良反应为中性粒细胞和血小板减少、肝功能损害,少见发热、皮疹。该药毒性较大,动物实验有致畸、致癌、致突变作用及贫血、神经毒性等毒性反应,单用易产生耐药性,故推荐联合用药方案。另有更昔洛韦的前药缬更昔洛韦(valganciclovir)2001年通过FDA批准上市,生物利用度比更昔洛韦高。
3 逆转录酶抑制剂:
a 核苷类(核苷类转录酶抑制剂(NRTI)):
核苷类似物是一类新的抗病毒药物,当病毒复制时如果将这些类似物当作核苷用于合成其基因组就会产生没有活性的病毒基因组(因为这些类似物缺少与磷相连能够相互连接形成DNA“骨架”的羟基,会造成DNA的链终止),从而抑制病毒的增殖。是最早发现的HIV-RT抑制剂,代表药物是齐多夫定,为胸腺嘧啶核苷衍生物,是第一个用于治疗AIDS的药物。其它还有地丹诺辛、扎西他宾、拉米夫定和司他夫定,均属于双脱氧核苷类,主要用于治疗AIDS及其相关综合征,减少机会性感染,可降低死亡率。然而这些药物均不能治愈AIDS,而且都可产生抗病毒耐药性,患者需长期或终身用药,且多有严重的不良反应”,还能引起一些罕见的但潜在的肝脏脂肪变性和致死性酸中毒综合征。
福米韦生是世界上第一个CMV基因片段的硫代磷酸酯反义寡核苷酸药物,在体内直接与病毒mRNA结合,使之失活。单用或与其他抗CMV药物合用,局部治疗免疫功能缺陷患者CMV视网膜炎,常见的不良反应为短暂眼内压升高,轻至中度的可逆性眼内炎症”。
阿德福韦酯(Adefovir Dipivoxil )是一种口服抗病毒药物。阿德福韦酯在体内代谢成阿德福韦,阿德福韦是一种单磷酸腺苷的无环核苷类似物,在细胞激酶的作用下被磷酸化为有活性的代谢产物即阿德福韦二磷酸盐。阿德福韦二磷酸盐通过下列两种方式来抑制HBV DNA多聚酶(逆转录酶);一是与自然底物脱氧腺苷三磷酸竞争,二是整合到病毒DNA后引起DNA链延长终止。阿德福韦二磷酸盐对HBV DNA多聚酶的抑制常数(Ki)是0.1μM,但对人类DNA多聚酶α和γ的抑制作用较弱,Ki值分别为1.18μM和0.97μM。适用于治疗有乙型肝炎病毒活动复制证据。
阿糖腺苷是第一个成功地经静脉给药的抗病毒药物,为嘌呤核苷,本药及其代谢物通过抑制病毒的DNA多聚酶,从而阻断病毒DNA的合成,对疱疹病毒、VZV、腺病毒等DNA病毒都有抑制作用,但对多种RNA病毒无效,本品单磷酸酯的溶解度为100 mg/ml。可用于疱疹性角膜炎、疱疹性脑炎、带状疱疹,也用于治疗免疫抑制病人的水痘感染。但对巨细胞病毒则无效。本品的单磷酸酯有抑制乙肝病毒复制的作用。其毒性也较大,对肝肾功能及骨髓均有影响。
恩曲他滨(Emtricitabine),由美国Gilead Siences公司研制成功的一种新型核苷类逆转录酶抑制剂,属抗病毒类药物,本品口服后被磷酸化为具有细胞活性的5′-三磷酸盐,5′-三磷酸盐通过进入病毒DNA主链,与主链结合,导致链终止,从而抑制HIV-1逆转录酶及HBV DNA聚合酶活性。对HIV-1、HIV-2及HBV均有抗病毒活性,抗病毒活性表现在它特异性地抗HIV-1、HIV-2和HBV,而其药浓升至100 mnol/L,亦未见它对HSV-1、HSV- 2、HCMV、VZV、corona、黄热病病毒、呼吸道合胞体病毒、Rota、流感病毒或鼻病毒表现出活性。即使是低于微摩尔浓度,该药也显现出对HIV 1的LAV和ⅢB病毒株及HIV-2的ROD2和ZY病毒株的强效抑制作用,其IC50 值比AZT(齐多夫定)低95倍
替诺福韦(tenofovirdisoproxil,Viread)是一种新型核苷酸类逆转录酶抑制剂。可有效对抗多种病毒,用于治疗病毒感染性疾病。替诺福韦,富马酸替诺福韦二吡呋酯(Tenofovir Disoproxil Fumarate, TDF, 商品名 Viread),是一种由美国Gilead Sciences公司生产的新型核苷酸类逆转录酶抑制剂(NRTIs),与核苷类逆转录酶抑制剂类似的方法抑制逆转录酶,从而具有潜在的抗HIV-1的活性。本品的活性成分替诺福韦双磷酸盐可通过直接竞争性地与天然脱氧核糖底物相结合而抑制病毒聚合酶,及通过插入DNA中终止DNA链。在体外,本品可有效对抗多种病毒,包括那些对核苷类逆转录酶抑制剂耐药的毒株。替诺福韦是世界卫生组织WHO艾滋病治疗指南推荐的艾滋病抗病毒一线药物。在国内被列为国家免费艾滋病抗病毒治疗一线药物。
Remdesivir(瑞德西韦)是吉利德科学在研药品。Remdesivir 也是一种核苷类似物,具有抗病毒活性,Remdesivir(瑞德西韦)尚未在任何国家获得批准上市,其安全性和有效性也未被证实。Remdesivir(瑞德西韦)是在研药物,没有针对2019-nCoV的数据。美国一例新型冠状病毒感染病人使用瑞德西韦治愈从而引起关注,但是由于是个案报道,用于指导临床还相差很远。
b. 非核苷类逆转录酶抑制剂(NNRTI):
是一类在结构上差异很大但作用机制相似的化合物,能与HIV-1RT特异性结合,结合位点与底物结合位点不在同一位置,因此对RT的抑制为非竞争性抑制”。NNRTI对细胞的毒性很小,而且在极低浓度时也能抑制HIV-1的复制,但很容易使HIV-1RT产生突变,形成抗药性,因而限制了NNRTI抗病毒潜力的发挥。目前已上市品种主要有奈韦拉平、地拉韦定、依法韦仑、依米韦林等,这类药物相互间的交叉耐药很普遍,宜与其他抗HIV药物合用。奈韦拉平对核苷类似物敏感或耐药的HIV病毒均有活性,能降低HIV母婴间传播,且用药只需每日1次(产妇在分娩时,婴儿在出生数天时),较其他疗法更简单易行,又大大节省了费用,但该药可引起史蒂文斯一约翰逊综合症。地拉韦定可与其他抗HIV药物联用治疗HIV感染患者,包括新近感染而无症状的患者。依法韦仑被称为第2代NNRTI,其分子结构较小,可结合耐药RT已重新排列的疏水口袋,对耐药株有效”。依米韦林具有抗HIV活性,与其他RT或蛋白酶抑制剂(PIs)联用可降低病毒携载量,不易产生耐药性,可在PIs辅助疗法的初始治疗中应用。
阿比多尔(arbidol)是前苏联药物化学研究中心研制的非核苷类抗病毒药物,于1993年在俄罗斯首次上市,目前主要在俄罗斯和中国用于流感的治疗。抗流感药物,我们比较熟知的是奥司他韦,阿比多尔比奥司他韦的优势在于其合成简单廉价。
洛匹那韦(Lopinavir,LPV,北京大学第一医院呼吸和危重症医学科主任王广发服药一天控制体温的复方药物成分之一)是一种新的抗HIV的蛋白酶类抑制药物,主要通过阻断Gag-Pol聚蛋白的分裂,产生未成熟的、无感染力的病毒颗粒而发挥抗HIV病毒的作用。LPV主要由肝细胞色素P450系统广泛代谢,且几乎专门由CYP3A同工酶代谢。
3 蛋白质抑制剂(PIs):多肽类似物,PIs通过抑制蛋白酶对gag和gag-pol蛋白的水解过程,从而干扰病毒的成熟过程,继而使感染细胞释放出未成熟的不具传染性的病毒粒子,达到抑制病毒复制的目的。PIs是一类新的抗HIV药物,是AIDS治疗的突破性进展,最近采用NRTI和(或)NNRTI与PIs组合成二联或三联疗法,即“鸡尾酒疗法”可有效抑制HIV病毒的复制,并减少不良反应。但所用的PIs均引起胃肠不适和转氨酶活性升高”。目前进入临床应用的有沙喹那韦、利托那韦(北京大学第一医院呼吸和危重症医学科主任王广发服药一天控制体温的复方药物LPV/r克力芝另一成分)、吲哚那韦和奈非拉韦。
4 神经氨酸酶抑制剂:奥司他韦、扎那米韦、普瑞米韦
奥司他韦(罗氏制药有限公司是奥司他韦的专利持有人,目前他们生产的奥司他韦磷酸盐胶囊剂(商品名Tamiflu,中国大陆称达菲,港译特敏福,台湾译为克流感)),为活性药GS-4071的前体,对流感病毒神经氨酸酶抑制活性为扎那米韦的3~6倍,可口服用药。奥司他韦由吉利德科学公司(GileadSciences, Inc.)的科学家发现,他们使用莽草酸作为合成的起点;莽草酸最初只能由中国八角茴香的提取物取得,到2006年30%的供应由大肠杆菌中重组生产。吉利德于1996年将其相关专利授权给罗氏。
扎那米韦(葛兰素史克开发)是一种新型抗病毒药物,可以抑制成熟的流感病毒脱离宿主细胞,从而抑制流感病毒在人体内的传播以起到治疗流行性感冒的作用能有效抑制甲型和乙型流感病毒,对许多依赖神经氨酸酶的致病病毒性流行具有同样的治疗效果,具有选择性高、毒性小、活性强、使用剂量小、作用范围广、预防效果好等优点。扎那米韦口服生物利用度极低,仅可以口腔或鼻腔给药。
普瑞米韦是一种新型抗流感的神经氨酸酶抑制剂,其活性与扎那米韦、奥司米韦相似或更强,体外研究显示对流感病毒有极高的选择性,口服后吸收好,有较长血浆半衰期,可每日使用1次。
5 整合酶抑制剂
是指抑制整合酶的药物,即抑制逆转录病毒复制过程,阻断催化病毒DNA与宿主染色体DNA的整合。HIV整合酶抑制剂的作用机制目前用于临床的HIV/AIDS药物主要以HIV逆转录酶、蛋白酶为靶点,但存在药物不良反应大、易产生耐药性等问题。HIV整合酶是由包括N端区域(amino -terminal domain)、催化核心区域(catalytic coredomain)和C端区域(carboxyterminal domain)这三个部分组成的蛋白,是HIV复制过程中的四个关键酶之一。HIV利用该酶将自身的遗传物质整合到受感染的细胞中,病毒DNA进人宿主基因结合成为一体,整合过程通过3′-加工和链转移完成[5]。这样病毒DNA在整合酶的催化下插入宿主染色体内,利用宿主细胞基因复制的功能和原料完成HIV的复制和感染。HIV整合酶抑制剂也叫HIV整合酶链转移反应抑制剂(integrase strandtransfer inhibitors),其通过抑制HIV整合酶,有效抑制HIV在体内复制,同时不伤害正常细胞,因此具有较高的选择性和较低的毒性。目前已批准上市并进入临床应用的HIV整合酶抑制剂药物有:拉替拉韦(raltegravir)、埃替拉韦(elvitegravir)、dolutegravir以及固定剂量复方制剂Stribild。
6 广谱抗病毒药:利巴韦林、干扰素、甘草甜素
利巴韦林为广谱抗病毒药物,在体内外对多种DNA和RNA病毒都有抑制作用,适用于呼吸道融合病毒性支气管炎以及带状疱疹和小儿腺病毒肺炎等,也是治疗流行性出血热的首选药物。我国学者用其喷雾和滴鼻给药治疗上呼吸道病毒感染及静脉注射治疗小儿腺病毒感染也取得了较好疗效。国外用其气溶胶气雾给药治疗流感和呼吸道合胞病毒肺炎,疗效确切。
干扰素(IFN)有α,β,γ 3种,由于血源性IFN纯度低、活性差,已基本不用,目前主要使用基因工程制得的IFN。IFN-α是国际公认的较好的治疗慢性肝炎的抗病毒药物,大量治疗实践证明疗效确切(只有当HBV患者病毒复制的时候,IFN才能发挥抗病毒作用),治疗方案已趋规范,一般剂量为500万U/d,每日1次或隔日1次,疗程4个月。聚肌胞为合成双链RNA,属IFN诱生剂,作用于正常细胞而产生抗病毒作用及增强细胞免疫和抗肿瘤作用,注射后2~12 h就能使人体血液中出现大量IFN。
甘草甜素是由甘草中提取的一种成分,在日本被广泛用于治疗慢性病毒性肝炎。该药本身具有免疫调节活性,是一种有效的生物应答修饰剂。可增加细胞因子产生,具有间接诱生IFN-γ的活性;可增强抗体产生作用,有较强的补体抑制作用。
碘苷是第一个批准用于治疗HSV感染的药物,主要用于人疱疹型角膜结膜炎,但由于它不能区分病毒和宿主细胞功能的差别,因而无法用于全身抗病毒治疗。
按作用可分为:
抗人类免疫缺陷病毒(HIV)药物(目前临床所使用的药物主要针对病毒的逆转录酶(RT)和蛋白酶两种酶发挥作用,但抗HIV药物不能清除HIV,合用可降低病毒的复制,提高机体的免疫状况,延长患者的生命。如吲哚那韦、奈非那韦、地拉韦定、奈非拉平等)。
抗巨细胞病毒(CMV)药物(如膦甲酸钠、更昔洛韦等)。
抗肝炎病毒药物(如干扰素、单磷酸阿糖腺苷、拉米夫定、甘草甜素等)。
抗疱疹病毒药物(如阿昔洛韦、伐昔洛韦、法昔洛韦、阿糖腺苷等)。
抗流感及呼吸道病毒药物(如金冈4烷胺、金刚乙胺、利巴韦林、反义寡核苷酸类等)。
最近网络热炒的双黄连事件对于普及抗病毒知识具有非常重要的作用,中西药物具有抗病毒作用的药物非常多,但没有一种证实针对冠状病毒有效的。疗效同时对应的还有副作用,由于前述病毒感染的特殊性,任何一种抗病毒药的副作用都比OTC药物的副作用要大得多。作为中国特有的抗病毒OTC中成药双黄连制剂被追捧或者批判都容易走入极端,事实上不论是中药还是西药都没有证据证明具有预防病毒感染的作用,双黄连曾有有限的证据具有一定抗病毒作用,如果副作用可以耐受,在没有特效药的情况下,在患了病毒感染之后是可以作为一种选择的,最起码要比用抗生素好一些。所谓的副作用主要也是来自于静脉用的双黄连,口服制剂应该还是安全的。
WHO多次发出以下警告:个人不应在无医生处方的情况下自行购买药物以预防或对付病毒感染,此外,还应谨慎对待通过因特网购买抗病毒药物。
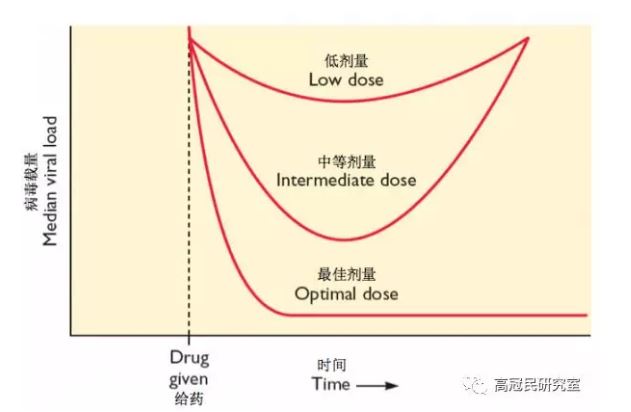
如下图所示,只有在最佳剂量的时候,抗病毒药物才能100%的阻断病毒复制,病毒不能够复制就不会产生可能对药物有抵抗性的突变体;较低剂量和中间剂量在初期抑制病毒复制,但是不足以抑制所有病毒,残存病毒不断复制增殖,后期就会出现抗药性。所以,找到一种抗病毒药物的最佳剂量非常重要,这也是筛选抗病毒药物时在细胞,动物和人体进行实验的首要任务。基于此,也提醒所有进行抗病毒药物治疗的患者,一定要遵医嘱按时按量的服用药物!
病毒在具有药物压力的条件下增殖会很容易产生针对抗病毒药物的突变,具有抗性的病毒会被药物筛选出来。有时即便一种抗病毒药物能够达到100%的抑制病毒能力,但还是无法避免抗药性病毒的产生,这时候就需要进行联合用药,联合两种以上的药物同时使用可以极大程度的减少病毒抗药性的出现。在接触了另一流感患者后采取奥司他韦“接触后预防”措施,但在服用后仍患病者,耐药性风险明显增高。全球流感监测网络在世卫组织合作中心和其它实验室支持下进行的系统监测结果发现了对奥司他韦具有耐药性的H1N1大流行性流感病毒的零星事件。迄今在世界各地共发现和鉴定了28个耐药性病毒。这也是不主张进行预防性抗病毒治疗的原因(数据来自于世界卫生组织)。在这些耐药性病毒中,12个耐药性病毒是为了防止接触后感染使用奥司他韦所致。6个耐药性病毒与使用奥司他韦治疗免疫功能严重低下患者有关。4个耐药性病毒来自接受奥司他韦治疗的患者样本。所有这些病毒都呈现出同样的H275Y变异,对奥司他韦抗病毒药物产生了耐药性,但却并不对扎那米韦抗病毒药物具有耐药性。所以,如果患者由于受到对奥司他韦具有耐药性病毒的感染而病情严重或症状恶化,仍可采用扎那米韦对其进行治疗。
普通感冒多由鼻病毒感染引起,为自限性疾病,目前尚无针对普通感冒的特异性抗病毒药物,故无需使用抗病毒药物治疗。用于流感的抗病毒药物有两类:神经氨酸酶抑制剂,例如奥司他韦和扎那米韦;以及金刚烷,例如金刚烷胺和金刚乙胺。流感患儿容易出现并发症,有研究表明,采用 NAI 抗流感病毒治疗 (包括帕拉米韦、磷酸奥司他韦、扎那米韦) 可有效缩短流感病程。对从墨西哥和美国患者身上所获病毒的检测表明当前新的H1N1病毒对神经氨酸酶抑制剂敏感,但对另一类药(金刚烷)有耐药性。只有在卫生人员建议下,才应服用奥司他韦和扎那米韦等抗病毒药物。通常抗病毒治疗过程需要严格的控制服药剂量,频率和时间,如艾滋病的治疗,疾控中心会有专门的监督员每天定时的监督病人服药,而且一定要当面看着病人把药物咽下,这样做的重要原因就是为了防止病毒出现抗药性。
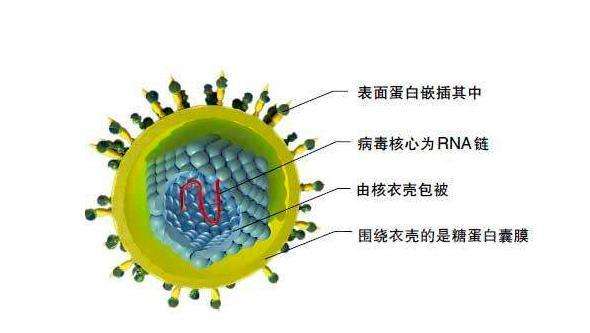
冠状病毒粒子呈不规则形状,直径约60-220nm。病毒粒子外包着脂肪膜,膜表面有三种糖蛋白:刺突糖蛋白(S,Spike Protein,是受体结合位点、溶细胞作用和主要抗原位点);小包膜糖蛋白(E,Envelope Protein,较小,与包膜结合的蛋白);膜糖蛋白(M,Membrane Protein,负责营养物质的跨膜运输、新生病毒出芽释放与病毒外包膜的形成)。少数种类还有血凝素糖蛋白(HE蛋白,Haemaglutinin-esterase)。其中在感染中发挥重要作用的是S蛋白。冠状病毒的核酸为非节段单链(+)RNA,长27-31kb,是RNA病毒中最长的RNA核酸链,具有正链RNA特有的重要结构特征:即RNA链5’端有甲基化“帽子”,3’端有PolyA“尾巴”结构。这一结构与真核mRNA非常相似,也是其基因组RNA自身可以发挥翻译模板作用的重要结构基础,而省去了RNA-DNA-RNA的转录过程。冠状病毒的RNA和RNA之间重组率非常高,病毒出现变异正是由于这种高重组率。重组后,RNA序列发生了变化,由此核酸编码的氨基酸序列也变了,氨基酸构成的蛋白质随之发生变化,使其抗原性发生了变化。而抗原性发生变化的结果是导致原有疫苗失效,免疫失败。
病毒成熟粒子中,pol基因编码RNA依赖性RNA聚合酶及蛋白酶,并不存在RNA病毒复制所需的RNA聚合酶(Viral RNA polymerase),它进入宿主细胞后,直接以病毒基因组RNA为翻译模板,表达出病毒RNA聚合酶。再利用这个酶完成负链亚基因组RNA(sub-genomic RNA)的转录合成、各种结构蛋白mRNA的合成,以及病毒基因组RNA的复制。冠状病毒各个结构蛋白成熟的mRNA合成,不存在转录后的修饰剪切过程,而是直接通过RNA聚合酶和一些转录因子,以一种“不连续转录”的机制,有选择性的从负义链RNA上,一次性转录得到构成一个成熟mRNA的全部组成部分。结构蛋白和基因组RNA复制完成后,将在宿主细胞内质网处装配(assembly)生成新的冠状病毒颗粒,并通过高尔基体分泌至细胞外,完成其生命周期。
病毒的生长多位于上皮细胞内,也可以感染肝脏、肾、心脏和眼睛,在另外的一些细胞类型(例如巨噬细胞)中也能生长。人类冠状病毒还没有合适的可作研究用的动物模型(人类疾病的动物模型(animal model of human disease)是指各种医学科学研究中建立的具有人类疾病模拟表现的动物。动物疾病模型主要用于实验生理学、实验病理学和实验治疗学(包括新药筛选)研究),因此对冠状病毒感染的鼻黏膜细胞,经器官培养才能分离得到。增殖病毒也要用上述材料,亦很困难。
病毒引起的人类疾病主要是呼吸系统感染(包括严重急性呼吸综合征,SARS)。该病毒对温度很敏感,在33℃时生长良好,但35℃就使之受到抑制。由于这个特性,冬季和早春是该病毒疾病的流行季节。冠状病毒是成人普通感冒的主要病原之一,主要是上呼吸道感染,一般很少波及下呼吸道。另外,还可引起婴儿和新生儿急性肠胃炎,主要症状是水样大便、发热、呕吐,每天可拉10余次,严重者甚至出现血水样便,极少数情况下也引起神经系统综合征。冠状病毒也是成人慢性气管炎患者急性加重的重要病原。
SARS冠状病毒比普通冠状病毒具有更高的侵袭力,从呼吸道侵入,在呼吸道黏膜上皮细胞内复制增殖,并引起病毒血症,继而播散到各个组织器官,特别是最后定位于肺,脾脏以及淋巴组织。肺的急性病变主要是肺间质巨噬细胞和淋巴细胞大量渗出,导致肺水肿和肺实变以及形成透明膜病变,导致急性呼吸窘迫综合征(ARDS),发病三周后会出现肺纤维化。患者的急性期外周血中可以见到CD8+T细胞,CD4+T细胞,B细胞,NK细胞急剧降低。因此SARS病毒主要引起严重的肺部病变,伴有算上免疫系统的全身性疾病,患者死亡多由于多器官功能包括免疫功能衰竭导致。
SARS冠状病毒目前仍没有特效药物,以上抗病毒药物是否有效均无证据。确诊感染新型冠状病毒的北京大学第一医院呼吸和危重症医学科主任王广发接受媒体采访时表示,艾滋病治疗药物洛匹那韦/利托那韦片(Lopinavir/ritonavir,LPV/r,商品名:克力芝)对他很有效,服用后只用了一天体温就好转。瑞德西韦是上市前的药物,治愈一例美国新冠状病毒感染病人、但一例病人的治愈很难说明问题,因为感染病人之间具有非常大的差异,即使不治疗,大部分病人也会自愈。
按照严格的药物研发流程研制针对冠状病毒治疗的药物显然是不现实的,常规药物的研发周期一般在5-15年。对它进行药物筛选必须要在生物安全三级以上的实验室进行目前只有美国、法国、澳大利亚、德国、意大利、荷兰、俄罗斯、日本、巴西、加蓬、印度等十余个国家设有BSL-4实验室,是全球生物安全最高级别的实验室,中国大陆地区公开的BSL-4级别的实验室只有2015建成的中国科学院武汉国家生物安全实验室(即武汉BSL-4实验室)和国家动物疫病防控高级别生物安全实验室 (中国农业科学院哈尔滨兽医研究所)。三级实验室相对较多,主要的微生物研究所、大学和省一级的疾控中心均配有BSL-级实验室。,成本问题同样极大限制了抗病毒药物的研发。所以必须采取一些捷径,通过现有的病毒库、药物库等资料、结合组学信息和大数据算法和高通量筛选(High throughput screening, HTS)技术可以筛选最有可能有效的药物或者结构,然后再逐个验证,并利用流行期间大量的病人资源进行临床试验,这些需要有伦理的突破,也很难。实际上真正可以快速实施的就是在已有的抗病毒药的基础上进行适应症扩大实验,因为药物已经上市,起码安全性是过关的,伦理上就好说一些。
那么怎么看待中成药抗病毒,因为中医不知有病毒所以中药不存在抗病毒实际上是一种诡辩,我很喜欢金庸大师小说里表达的含义:任何一种中毒(可以包括感染)都存在一种天然的解毒物质,需要有心人去认识和发现。这种观念来自于朴素的中国哲学思想,也可以说来自于中医理论,中国人思考问题具有和西方完全不一样的体系和逻辑过程,简单的把中国哲学的阴阳对立、类比等等同于不科学有点简单粗暴,但是要认识其中的规律和道理又非易事。西方的自然疗法和整体医学的理论实际上和中医理论具有很多类似之处,如果把中医的中字改成自然,也许就会少很多喷子的攻击吧。
中医现代化的一个套路就是按照西医的套路去发掘历史的经验,比如屠呦呦的青蒿素就是按这种思路提纯改造出来的,这也是目前中医研究的热点。另外就是回归哲学层次,挖掘人体或者宇宙运行的规律,似乎要有点仙气才好,又容易滋生骗子。
科技部生物中心副主任孙燕荣在国家卫生健康委员会2月4日举行的新闻发布会上说,科技部正在已经上市的和正在开展临床试验的药物中进行系统化的、大规模的筛选,除抗病毒药物瑞德西韦外,发现了磷酸氯喹、法匹拉韦,以及中成药中一批具有抗病毒活性的上市药物。目前,科研团队正在递次推进动物实验和临床试验。
中药抑菌效果与其有效成分的分子结构密切相关,各种挥发油、酚类、醌类、有机酸、生物碱、多糖、萜类和黄酮类等化合物是中药抑菌的主要成分。具有抗病毒作用的単味药189种。在这里列举一些可能的抗病毒自然药物,也许其中确实隐含着哪个相生相克的关键,仅供参考。
抗病毒口服液:
上世纪70年代,为遏制乙型脑炎在辽宁肆意传播,多家传染病医院联合研制一处方,成功控制疫情,2003年非典爆发时期,抗病毒口服液成为全国抗击“非典”一线医护人员的预防用药。主要成分有:板蓝根、石膏、芦荟、生地黄、郁金、知母、石菖蒲、广藿香、连翘。辅料为蜂蜜、蔗糖、纯化水。
抗病毒颗粒:
成分:板蓝根、忍冬藤、山豆根、川射干、鱼腥草、重楼、贯众、白芷、青蒿。辅料为蔗糖。
双黄连制剂(颗粒、口服液、注射液等):
由金银花、黄芩、连翘三味中药组成。
单药:
金银花
中医认为,金银花具有清热解毒、疏散风热的作用。主治温病热入气分或营血,身发斑疹,热毒痈肿疮毒。现代研究发现,其所含成分氯原酸等有机酸及黄酮类物质,是其主要的抗菌有效成分。金银花水煎剂在人胚肾原代单层上皮细胞培养上,对流感病毒、孤儿病毒、疱疹病毒均有抑制作用,能抑制病毒的复制,延缓病毒所致细胞病变的发生,并有一定的抗炎解热、抗内毒素作用。此外,尚能促进白细胞吞噬能力,提高淋巴细胞转化率,表明本品可增强机体免疫功能。其植株的藤又名忍冬藤,治疗传染性肝炎,有助于症状、体征改善和肝功能恢复。
连翘
可清热解毒、消痈散结、疏散风热,治温病初起发热恶寒,热入营血致高热烦躁,及热毒痈肿疮毒等。其所含挥发油、连翘酚、齐墩果酸、三萜皂甙等具有活性治疗作用。具抗病原微生物、解热、抗炎作用。
板蓝根
具清热解毒、凉血的功效。现实验研究表明,其提取物对出血热病毒、单纯疱疹病毒有明显的杀灭作用,对流感病毒有明显的抑制作用,并可抑制腮腺炎病毒,缩短治疗水痘的疗程,同时表现出对多种病原菌如金黄色葡萄球菌、肺炎双球菌、流行性感冒杆菌等的抑制作用。
蒲公英
可清热解毒、利湿。主治热毒疮痈、乳痈、肠痈等。临床多用其复方煎剂,除抗病毒作用,并具一定的抗菌作用。治疗疮疖痈肿,单用即有效。有临床道,蒲公英在治疗慢性胆囊炎、急性黄疸性肝炎时,对于肝功能及黄疸指数的恢复有显著促进效果,并可以治疗胃炎、阑尾炎及消化道溃疡。
鱼腥草
可清热解毒、消痈排脓、利尿通淋。主治热毒痈肿、肺痈、痰热咳嗽等。其鲜草含挥发油,主要成分为癸酰乙醛,月桂烯、月桂醛等。其煎剂对金黄色葡萄球菌、溶血性链球菌、肺炎双球菌、痢疾杆菌、钩端螺旋体等有抑制作用。鱼腥草煎剂及合成的鱼腥草素可促进人外周血白细胞吞噬金黄色葡萄球菌的能力,从而增强机体的免疫功能。多用于治疗上呼吸道感染、慢性支气管炎、肺脓疡、大叶型肺炎等。如临床常用的中成药小儿肺热咳喘口服液就利用了鱼腥草抗病毒的功效。
柴胡
可解表和里、疏肝解郁、升举阳气。主治感冒发热、寒热往来、胸肋胀痛等,现代研究认为柴胡根主含有总柴胡皂甙,已分离出四种皂甙,七种皂甙元,而狭叶柴胡全草含有槲皮素、芸香甙等。临床可见其对中枢神经系统具有明显的镇静、镇痛、解热、降温与镇咳等作用。柴胡对消化系统,可见其利胆作用,抗肝脏损伤作用,可抑制纤维增长促进纤维吸收,从而起到保肝护肝作用。
甘草
有解毒、祛痰、止痛、解痉以至抗癌等药理作用。甘草黄酮类化合物对金黄色葡萄球菌、枯草杆菌、酵母菌、真菌、链球菌等有抑制作用。甘草甜素对人体免疫性缺陷病毒(艾滋病病毒,HIV)、肝炎病毒、水疱性口腔病毒、腺病毒Ⅲ型、单纯疱疹病毒Ⅰ型、牛痘病毒等均有明显的抑制作用。
芍药
芍药具有养血敛阴、养阴平肝及柔肝护肝的作用,临床上常用于治疗感染所致的皮肤损伤。
人参
人参对病毒复制有明显抑制作用,同时对病毒感染细胞有很强的保护作用。人参叶提取液(醇提取液和水提取液)对伪狂犬病病毒和狐狸脑炎病毒均有不同程度的抑制作用。
黄芪
黄芪是家禽常用的抗病毒药物之一,可直接阻断病毒的核酸合成,从而杀灭病毒;同时具有免疫增强作用,可促进抗体的形成,增强巨噬细胞对病原体的吞噬作用,进而杀灭病原体,作用迅速持久。因此,在养殖业中黄芪常被用于抗病毒,其机理在于通过提高机体诱生干扰素的能力,从而在一定程度上抑制病毒繁殖。
野菊花
具有较强的抗流感病毒活性。试验证明,野菊花水提物抗病毒效价很高,可抑制流感病毒的活性,临床上常用其作为流感病毒的预防药物。
蜂胶
蜂胶可杀灭单纯疱疹病毒和疱疹性口腔炎病毒外壳;还对脊髓灰质炎病毒繁殖具有较强的抑制作用,而腺病毒敏感性较差。蜂胶乙醇浸提物能抑制疱疹性口腔炎病毒(VSV)、Ⅰ型单纯疱疹病毒(HSV-Ⅰ)、猴病毒-40(SV- 40K)和日本血凝病毒(HVJ)在细胞培养中增殖。
大青叶
可用于流行性感冒,急性传染性肝炎,菌痢,急性肠胃炎,急性肺炎,丹毒,黄疸,痢疾,口疮等.它对多种痢疾杆菌,脑膜炎球菌、病毒有作用。
想起来哲学就让人头大,但是总觉得中医就像大熊猫一样,其中蕴含着先人的智慧,一棍子打死有点不忍心,其实人类保存和研究大熊猫不只是因为它是中国的国宝,其实大熊猫也可能是人类自己,如果不加以保护就频临灭绝,也就可能失去了其中蕴含的生物信息,这些信息未来的某一天也许会派上重要用场。中医就是中国的大熊猫,其最大的弊病就是不规范让一些江湖术士钻了空子,坏了名声。个人觉得应该缩小中医规模,提高门槛和待遇,回归医学的神圣。其实国人都应该知道,这块地还是应该留着的,但是如何留着是个问题,没有策略就给作孽者留出了空间。
以下回归正统研究进展,终有一天,人类会战胜病毒,让它为我所有而不再兴风作浪。由于病毒必须进入宿主细胞内复制才能显示生命活动,因而设计抗病毒药物或制剂的策略基本上可分别从病毒感染细胞的吸附、穿入及脱衣壳、病毒核酸复制、装配与释放等不同环节设计不同药物。对抑制病毒基因复制、转录及转译的药物和制剂是开发抗病毒药物的热点。
目前抗病毒药物的研究方向主要有:
1.基因疗法
目前的研究结果预示,基因疗法可能是未来控制病毒性疾病最有前景的方法。现有(1)抗基因策略:将一种寡核苷酸导入受感染细胞,使之与双链DNA或RNA结合,产生一种三链螺旋使病毒复制及逆转录停止。(2)核酶:利用天然存在的RNA酶特异性切割病毒RNA。(3)反义寡核苷酸:特异性地结合RNA,异致病毒翻译停止或引起RNA降解。(4)干扰蛋白:在细胞内合成干扰蛋白或抗体,特异性地干扰病毒蛋白合成或其功能的发挥。(5)自杀基因:应用细胞内自杀分子的表达,以清除受感染的细胞。(6)DNA疫苗:用能表达病毒核心多肽的质料制成基因疫苗,诱生特异性抗体和细胞毒性T淋巴细胞以杀伤病毒感染细胞。(7)RNA干扰(RNAi):RNAi是新近发现的一种抗病毒机制,可利用靶向某一病毒核酸的siRNA(短的干扰RNA),可有效抑制病毒复制和增殖。通过上述方法在不同水平上阻断病毒基因的表达,特异性地干扰病毒复制,而不影响正常的细胞代谢,希冀成为高效价、毒副作用小的抗病毒药物
2.联合治疗
针对不同的抗病毒靶位和机制进行药物联合治疗。如干扰素和拉米夫定联合治疗,可以采取序贯、交替应用等形式,减少病毒耐药的发生,降低费用,提高疗效,值得深入研究。此外,抗病毒药与免疫调节剂联合应用,具有很好的前景,目前免疫调节剂或免疫增强剂尚有待开发。
3.治疗性疫苗
治疗性疫苗被认为是抗病毒治疗的一个重要方向,已有研究者进行了探索。其中DNA疫苗和HLA限制的识别HBV表位的细胞毒T淋巴细胞疫苗能够活化细胞和体液免疫应答。在转基因鼠中,这种治疗性疫苗能够打破免疫耐受,但人体研究尚待开展。
在过去的50年中,治疗细菌性感染的药物研究取得了辉煌的成绩,与此相比,抗病毒治疗药物的研究进程明显滞后。有理由相信,随着分子生物学研究的迅速发展将有助于确定病毒复制的专一酶,从而能区分病毒和宿主细胞的结构和功能,产生针对病毒复制的专一性抗病毒药,这类例子包括胸苷激酶、蛋白酶或对特殊疱疹病毒的蛋白激酶;同时随着生物技术的进展,可研究出早期、灵敏和特异诊断病毒性疾病的方法,例如,使用单克隆抗体、DNA杂交技术和聚合酶链反应(PCR)分析,提高早期诊断病毒感染的能力,以及时给予特效的抗病毒治疗。